LYMPHEDEMAリンパ浮腫とは
がんの治療におけるリンパ節郭清(治療箇所付近のリンパ節の切除のこと)や放射線治療が引き起こすリンパの流れの停滞が原因で、主に腕や脚がむくむことをリンパ浮腫と言います。ここでは、リンパ浮腫についての基礎知識および治療法や予防についてお伝えします。
-
「むくみ」とリンパ浮腫体液のうち9割は静脈に回収されますが、残りの1割は間質液と呼ばれ、全身のリンパ節で回収されます。これが「リンパ液」です。血液が血管を介して細胞との物々交換を行う一方で、リンパ液は血管では回収できない比較的大きな物質を水分とともに取り込みます。細菌や異物、がん細胞などの病原体も同様にリンパの中に取り込まれ、リンパ管から「リンパ節」に入ります。つまり、リンパ節はこの細菌や異物のフィルターとなり、全身で炎症が発生するのを防ぐ働きをしているのです。「むくみ」「腫れ」「浮腫」の違いですが、循環機能や排尿の機能が低下することで体に水分が滞り、膨れた状態になることを「むくみ」と言い、その状態を医学的に「浮腫」と言います。「腫れ」とは血液成分が血管の外で貯留してしまい、体積が増加した状態になることを刺します。
-
リンパ浮腫の原因リンパ浮腫には原因不明の先天性・突発性のものもありますが、多くは外科的な手術や治療の後遺症として明らかな原因が把握できる続発性(二次性)リンパ浮腫がほとんどです。中でも最も多いのが、がん手術後の二次性リンパ浮腫です。特に乳がんや、子宮がん・卵巣がんの婦人科系がん手術においては、がんの転移を考慮し、病巣付近のリンパ節を切除する「リンパ節郭清」を行うことがあります。多くのリンパ菅が集まるリンパ節を切除することになるため、リンパ液の流れが停滞することで浮腫が生じます。リンパ浮腫は、乳がん手術でリンパ節郭清をした方のうち10〜20%、婦人科系疾患によるがん手術でリンパ節郭清をした方のうち30〜35%発症するという報告があります。発症時期は術後すぐのこともあれば、10〜20年後経過してからのこともあり個人差が大きいのが特徴です。しかし上肢や下肢に左右差などが見られるようになってからでは既に進行している場合が多く、リンパ浮腫は早期発見が重要となります。リンパ浮腫により、リンパ管の内圧が上昇することでリンパ管は拡張します。その状態が続くと、次にリンパ管自体に負担がかかり変性をきたすことになります。この変形がさらにリンパ浮腫の悪化を招くことになるのです。
-
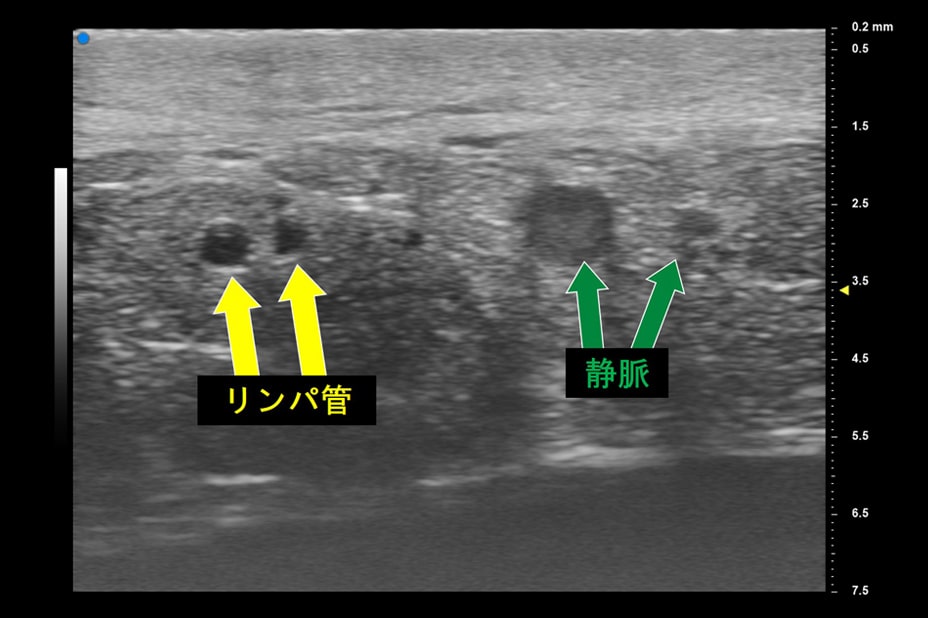
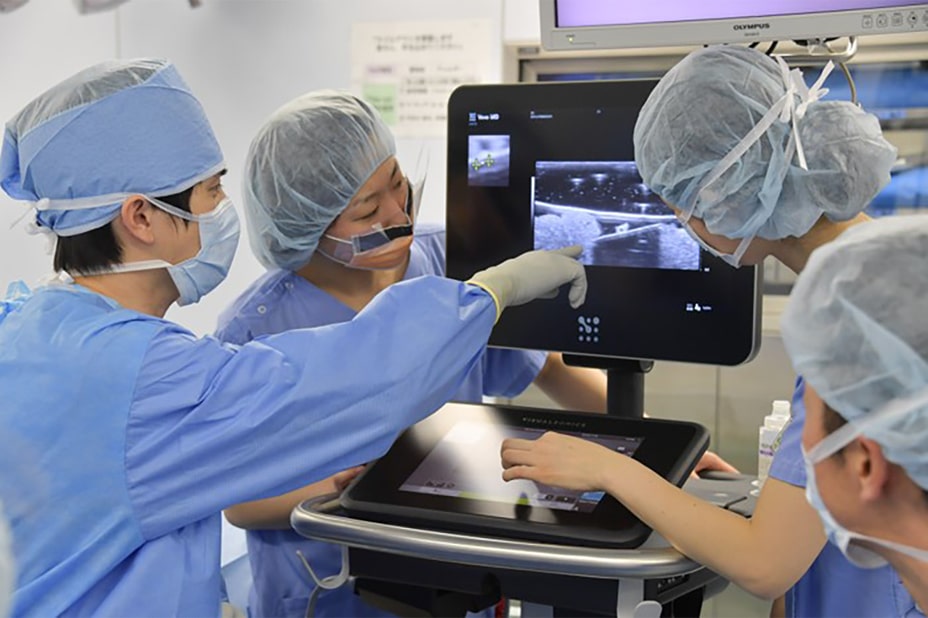
リンパ浮腫の診断リンパ管の機能を評価するための代表的な検査方法としては、「放射性同位元素を用いるリンパシンチグラフ」「SPECT-CT」「造影剤を用いるインドシアニングリーン蛍光リンパ管造影(ICGリンパ管造影)」「MRIリンパ管造影」などがあります。さらに、超高周波超音波を使用してリンパ管を診断し、より効果的に効率よく手術を行う世界初となる方法を2017年に確立・発表しました。この技術によって手術の際に造影剤を使用しない治療が実現し、体への負担を大きく軽減することが可能となっています。
-
リンパ浮腫の治療法一度発症したリンパ浮腫の完治は困難ですが、日常的なケアで発症を予防することや、外科的な治療と合わせることで症状が緩和することがあります。いずれの場合においてもやはり、リンパ浮腫は早期発見が要となります。特に乳がんや、子宮がん・卵巣がんの婦人科系がん手術においては、がんの転移を考慮し、病巣付近のリンパ節を切除する「リンパ節郭清」を行うことがあります。多くのリンパ菅が集まるリンパ節を切除することになるため、リンパ液の流れが停滞することで浮腫が生じます。リンパ浮腫は、乳がん手術でリンパ節郭清をした方のうち10〜20%、婦人科系疾患によるがん手術でリンパ節郭清をした方のうち30〜35%発症するという報告があります。浮腫が発症した部分の皮膚は炎症を起こしやすくなっているため、感染症予防のためのスキンケアが必要です。さらに医療徒手リンパドレナージ、専用ストッキングでの圧迫療法、運動療法などが日常的なケア(保存的治療)として挙げられます。リンパ管の変性が進みリンパ浮腫が増悪している症例に対しては、早い段階で保存的治療に外科治療を併用することで症状を緩和することができます。外科治療では、狭窄や閉塞が起きているリンパ管のダメージが少ない部分を静脈に吻合し、リンパ管から静脈へのバイパス道を作ることでリンパ液の停滞を解消する「リンパ管静脈吻合術」があります。さらに変性が進み狭窄・閉塞しているリンパ管が大多数を占めるような症例では、健常部位からリンパ節と周辺細胞組織を採取し、リンパ浮腫患部に移植する「リンパ節移植術」という手術があります。
-
リンパ浮腫手術後上記の術後は周径の減少、蜂窩織炎の減少、主観的症状(重たさ、しびれ、痛みなど)の改善、浮腫が柔らかくなるなどの効果が見られますが、リンパ管静脈吻合術と比較するとリンパ節移植術はやや侵襲的な手術であり、効果が出るまでに時間がかかることがあります。いずれの手術療法においても、術後はバンデージ(弾性包帯)や弾性着衣は必要となりますが、早期に治療した際はそれらが不要になる場合もあります。術後、可能性のある合併症としては創部離開、創部感染、リンパ漏、出血・痛みなどが挙げられます。
-
リンパ浮腫の予防と運動療法リンパ浮腫の治療では、日常生活において、いかにリンパ系を活発に動かしながら過ごせるかということが重要になります。リンパ系は運動による呼吸や関節運動、有酸素運動によってを行うことで活性化できると考えられています。筋力トレーニングは、筋肉のポンプ作用を利用してリンパ集を増大させることができます。これは弾性着衣で圧迫した状態で行うことにより効果が増すと言われています。術後は痛みなどにより運動を控えてしまいがちですが、運動を怠ることで関節の可動域を狭めてしまうこともあります。院内でのリハビリ後・退院後も、習慣的にストレッチや軽い運動を行うようにしましょう。
NEW ULTRASONOGRAPHIC IMAGING TECHNOLOGYリンパ管を撮影できる最新の超高周波超音波を併用し、より質の高い手術を行います
ACHIEVEMENTS業績
※業績はすべて2018年以降のものです。
招待講演
海外
-
Invited Lecture14th Jun 20202nd Ultrasound for Reconstructive Microsurgery Webinar SessionⅡ: Lymphedema “How it is changing the paradigm?“
-
Invited Lecture13th May 2020Buncke Clinic Webinar “Next level of Imaging Technique for Lymphatic Supermicrosurgery“
国内
-
Symposium26th,27th Aug 202062th AnnualCongress of Japanese Society of Plastic and Reconstructive Surgery "Construction and Significance of Early Diagnosis & Treatment System for Cancer-related Secondary Lymphedema" "Supermicrosurgery with Superviosion -The Latest Imaging Technologies That Enables Safer Supermicrosurgery-"
-
Symposium15th May 201962th Annual Congress of Japanese Society of Plastic and Reconstructive Surgery "Effective and Efficient Super-Microsurgery using 70MHz Ultra High-frequency US"
海外招聘手術
-
Putian University Hospital, China14th Nov 2019LVA for lymphedema cases (Upper and Lower limbs)
-
Suzhou University Hospital, China10th Apr 2019LVA for upper limb lymphedema case
-
AZ Sint-Maarten Hospital, Belgium25th Mar 2019LVA for lymphedema cases (Upper and Lower limbs)
-
Thammasat Univ. Hospital, Thailand5th Jan 2019LVA and Lymph node transfer for upper limb lymphedema case
表彰
-
13th May 2020Virtual Visiting Professor of Buncke Clinic, USA
-
6th Nov 2019Visiting Professor of Asan Medical Center, Korea
-
10th Congress of World Society for Reconstructive Microsurgery
-
13th Jun 2019International Scientific Committee Member
論文
-
01Hayashi A, Hayashi N, Yoshimatsu H, et al. Effective and efficient lymphaticovenular anastomosis using preoperative ultrasound detection technique of lymphatic vessels in lower extremity lymphedema. J Surg Oncol. 2018 Feb;117(2):290-298.
-
02Hayashi A, Visconti G, Yamamoto T, et al. Intraoperative imaging of lymphatic vessel using ultra high-frequency ultrasound. J Plast Reconstr Aesthet Surg. 2018 May;71(5):778-780.
-
03Yoshimatsu H, Iida T, Yamamoto T, Hayashi A. Superficial Circumflex Iliac Artery-Based Iliac Bone Flap Transfer for Reconstruction of Bony Defects. J Reconstr Microsurg. 2018 May 12. doi: 10.1055/s-0038-1651489. [Epub ahead of print]
-
04Visconti G, Salgarello M, Hayashi A. The Recipient Venule in Supermicrosurgical Lymphaticovenular Anastomosis: Flow Dynamic Classification and Correlation with Surgical Outcomes.J Reconstr Microsurg. 2018 May 12. doi: 10.1055/s-0038-1649518. [Epub ahead of print]
PubMED
-
Ultrasound visualization of the lymphatic vessels in the lower leg下肢のリンパ管の超音波可視化
-
Effective and efficient lymphaticovenular anastomosis using preoperative ultrasound detection technique of lymphatic vessels in lower extremity lymphedema下肢リンパ浮腫におけるリンパ管の術前超音波検出技術を使用した効果的かつ効率的なリンパ管静脈吻合
-
Intraoperative imaging of lymphatic vessel using ultra high-frequency ultrasound超高周波超音波を使用したリンパ管の術中イメージング
-
Ultra High-frequency Ultrasonographic Imaging with 70 MHz Scanner for Visualization of the Lymphatic Vesselsリンパ管の可視化のための70 MHzスキャナーを備えた超高周波超音波イメージング
FREQUENTLY ASKED QUESTIONSFAQ
診察・ご予約・費用について
-
東京リンパ浮腫手術センターの特徴を教えて下さい。当センターの大きな特徴は、リンパ浮腫の予防から治療、検査、そして保存療法から外科治療まで全てを行えることです。診察や検査・治療の大部分が、一つの施設で可能です。
乳腺科・婦人科・放射線科の医師、高度なトレーニングを受けたリンパセラピストと共にチーム医療にて診療を担当します。また、既存の複合的理学療法に加え、最新の外科治療を融合させることで、科学的根拠に基づきより確実な効果が得られるよう、患者さまをサポートして参ります。 -
電話での問い合わせ・予約は可能でしょうか?当センターでは、各施設において、問い合わせにあたり電話対応時間を設けております。
詳細は、「予約・受診方法」をご覧ください。 -
民間の医療保険は使えますか?基本的に使えますが、検査や治療内容により使えないものもあります。
また保険適応の手術おいては、高額療養制度も適用されます。
詳細に関しましては、予約スタッフや担当医師までお問合わせ下さい。
手術について
-
東京リンパ浮腫手術センターでできる手術の大きな特徴は何でしょうか?世界最先端の手術機器を用いて手術を行っていることが挙げられます。リンパ浮腫の手術においては、手術前・手術中の画像診断が手術の成否を分けると言っても過言ではありません。東京リンパ浮腫手術センターでは、世界に先駆けて取り入れている顕微鏡や超音波などの最新技術を用いて、手術の効果が最大限出るように常に取り組んでおります。より少ない回数の手術で、保存療法も生かしながら最大限の効果を出すことが、私たちの使命であると考えております。
-
リンパ浮腫の手術のタイミングはいつでしょうか?保存療法に強い抵抗性がある場合や画像診断上手術が必要であると判断された場合には、患者様とお話しし手術の方針になることがあります。その場合、リンパ浮腫という病気の特性上、手術は早ければ早いに越したことはありません。当センターでは、手術までの待機時間が2ヶ月以上にならないよう、手術枠確保に注力しております。やむを得ず待機時間が長くなってしまう場合は、関連施設にご紹介し患者様が早く手術を受けられるように取り組んでおります。
-
リンパ浮腫の手術は、どのようなものがありますか?現在、リンパ浮腫に対しては、リンパ管静脈吻合術(LVA)、血管柄付きリンパ管・リンパ節移植術(LNT)、脂肪吸引(LS)の3種類が主に行われています。どれが良い悪いではなく、今のリンパ浮腫の状態や生活スタイルに合わせて、適切な術式を選択することが重要です。
-
手術は、どのような麻酔方法で行いますか?LVAに関しては、局所麻酔・全身麻酔ともに選択が可能です。ただし、身体に負担の少ない局所麻酔が一概に良いというわけではなく、より少ない回数で最大限の効果を出すために、どちらの麻酔の方か良いかということの方が重要なので、医師と相談しましょう。その他の術式に関しては、必ず全身麻酔が必要です。
-
手術は、入院が必要ですか?当センターでは、適応がある方を対象にLVAの日帰り手術のみ行っております。入院が必要なLVAやその他の術式・治療が必要な場合は、入院可能な関連施設をご紹介いたします。
-
リンパ管静脈吻合術(LVA)において切開する範囲はどのくらいですか?1カ所の傷の大きさは、腕においては1.5cm〜3cm、あしにおいては2〜3.5cm程度です。腕やあしのシワに合わせて切開するため、傷はキレイに治ることがほとんどです。
-
LVA1回の手術で何か所、吻合しますか?それぞれの患者様でリンパ浮腫の状態は違うため、何か所吻合するかは決まっておりません。たくさん吻合すれば効果が高い、とこれまでは言われてきましたが、リンパ浮腫の原因になっているリンパ管を手術前の画像検査でしっかりと同定し、それを吻合することが何よりも重要です。
-
日常生活や仕事にはいつから復活できますか?LVAや脂肪吸引の場合は、手術の翌日から日常生活に戻ることができます。ただし、重労働の場合は、約2週間ほどあけてから戻ることをお勧めしています(作業内容にもよりますので、ご相談ください)。移植手術の場合は、約2〜3週間程度で、日常生活に戻ることができます。
-
手術後の受診はどのくらいの頻度になりますか?手術後約2週間程度で傷のチェックに来ていただきます。その後は、手術後3ヶ月、6ヶ月のタイミングで来ていただき、経過が順調であれば半年に1回の外来になります。
-
再手術は必要ですか?LVAや脂肪吸引の手術は、術後の経過をみながら複数回行うことがあります。また、手術後のライフスタイルの変化に合わせ手術を再検討される方も多く、その場合は前回の手術から3〜12ヶ月以降の手術予約をお勧めしています。